Czym jest celowana terapia mikrofalowa raka prostaty (TMA) i jakie ma zastosowanie w nowoczesnej medycynie?
Rak prostaty nie zawsze musi oznaczać radykalne leczenie całego gruczołu.
Współczesna urologia coraz częściej odchodzi od podejścia „jednym schematem” na rzecz terapii dopasowanych do konkretnego przypadku klinicznego. Dla wielu pacjentów oznacza to szansę na skuteczne leczenie raka prostaty przy jednoczesnym zachowaniu jakości życia, trzymania moczu i funkcji seksualnych. Jedną z metod, które wpisują się w ten kierunek, jest celowana terapia mikrofalowa (TMA) — nowoczesna forma leczenia ogniskowego, pozwalająca precyzyjnie zniszczyć zmianę nowotworową bez konieczności usuwania lub napromieniania całej prostaty.
Spis treści
- Dlaczego współczesna medycyna odchodzi od leczenia „jednym schematem”
- Czym jest celowana terapia mikrofalowa (TMA) i na czym polega?
- Głos eksperta: czym w praktyce jest TMA według klinicysty
- Co w praktyce oznacza precyzja w leczeniu raka prostaty?
- Dlaczego TMA odpowiada na problem nadmiernego leczenia raka prostaty?
- Perspektywa pacjenta, lekarza i systemu ochrony zdrowia
- Podsumowanie
- FAQ – najczęstsze pytania o terapię TMA
Czym jest celowana terapia mikrofalowa raka prostaty (TMA) i na czym polega leczenie ogniskowe?

Celowana terapia mikrofalowa (TMA, ang. Targeted Microwave Ablation) to nowoczesna metoda leczenia ogniskowego raka prostaty, oparta na kontrolowanym wykorzystaniu energii mikrofalowej do niszczenia tkanki nowotworowej.Jej kluczową cechą jest to, że nie obejmuje leczenia całego narządu. Zamiast tego umożliwia precyzyjną ablację wyłącznie obszaru zajętego przez nowotwór, z jednoczesnym zachowaniem zdrowej części gruczołu krokowego.
Od strony technologicznej zabieg polega na wprowadzeniu do prostaty cienkiej igły ablacyjnej, która generuje energię mikrofalową w ściśle zaplanowanym obszarze. Powstająca w ten sposób strefa energii prowadzi do kontrolowanego wzrostu temperatury i trwałego zniszczenia komórek nowotworowych.
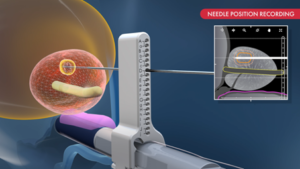
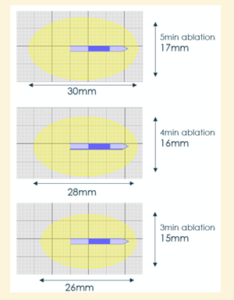
Kluczowe znaczenie ma fakt, że zasięg oddziaływania energii jest dokładnie przewidywalny, co pozwala bardzo precyzyjnie zaplanować zabieg. Wielkość strefy ablacji zależy między innymi od czasu trwania ablacji oraz dobranych parametrów procedury.
Leczenie raka prostaty: TMA a leczenie radykalne – kluczowe różnice
W przeciwieństwie do klasycznego leczenia radykalnego terapia TMA:
- nie wymaga usuwania całej prostaty,
- nie wiąże się z napromienianiem zdrowych tkanek,
- pozwala ograniczyć uszkodzenie struktur odpowiedzialnych za trzymanie moczu i funkcje seksualne, o ile nie są one objęte procesem nowotworowym.
Dlaczego współczesna medycyna odchodzi od leczenia „jednym schematem”
W ostatnich latach obserwujemy wyraźną zmianę paradygmatu w leczeniu nowotworów, w tym raka prostaty. Medycyna coraz częściej odchodzi od jednolitych, radykalnych schematów terapeutycznych na rzecz leczenia indywidualizowanego, dopasowanego do biologii choroby, stopnia jej zaawansowania oraz realnych potrzeb pacjenta.
Nie jest to jedynie trend technologiczny, ale odpowiedź na bardzo konkretne problemy kliniczne — przede wszystkim nadmierne leczenie (overtreatment) oraz wynikające z niego powikłania czynnościowe.
Klasyczne metody radykalne, takie jak prostatektomia czy radioterapia całego gruczołu krokowego, od lat pozostają skutecznymi narzędziami onkologicznymi. Ich zastosowanie może jednak wiązać się z istotnym ryzykiem działań niepożądanych, w tym:
- nietrzymania moczu,
- zaburzeń erekcji,
- pogorszenia jakości życia po leczeniu.
W dobie coraz dokładniejszej diagnostyki — rezonansu magnetycznego prostaty, biopsji fuzyjnej i zaawansowanej analizy obrazu — coraz częściej wiadomo już nie tylko, że nowotwór jest obecny, ale także gdzie dokładnie się znajduje i jaki jest jego rzeczywisty zasięg. To właśnie ta wiedza stworzyła przestrzeń dla rozwoju terapii ogniskowych.
Jedną z najbardziej zaawansowanych metod tego typu jest właśnie celowana terapia mikrofalowa prostaty, która pozwala na precyzyjne zniszczenie ogniska nowotworowego bez konieczności usuwania lub napromieniania całej prostaty.
Dlaczego to ważne dla pacjenta?
Dla pacjentów oznacza to realną szansę na skuteczne leczenie przy jednoczesnym zachowaniu funkcji życiowych. Dla lekarzy — możliwość bardziej racjonalnego, „szytego na miarę” podejścia terapeutycznego.
Głos eksperta: czym jest w praktyce terapia celowana raka prostaty według klinicysty
Jak podkreśla Stefan Czarniecki, urolog zajmujący się nowoczesnymi metodami leczenia raka prostaty, celowana terapia mikrofalowa jest jedną z najbardziej precyzyjnych form leczenia ogniskowego dostępnych obecnie w urologii.
Celowana terapia mikrofalowa jest formą terapii raka prostaty, która jest wybitnie celowana. Polega na wprowadzeniu igły, która w ściśle kontrolowany sposób generuje bryłę energii poprzez fale mikrofalowe, niszcząc tkankę wyłącznie w obrębie guza. Pozwala to na zachowanie całkowitego bezpieczeństwa dla sąsiednich struktur i nie wiąże się z koniecznością wycinania albo napromieniania całego gruczołu.
W praktyce klinicznej oznacza to, że lekarz nie działa „na ślepo”. Zabieg jest szczegółowo planowany w oparciu o rezonans magnetyczny prostaty oraz biopsję fuzyjną, które umożliwiają dokładne określenie położenia i wielkości zmiany nowotworowej.
Na tej podstawie dobierana jest odpowiednia moc oraz czas działania energii mikrofalowej, a także planowany jest margines bezpieczeństwa obejmujący kilka milimetrów zdrowej tkanki wokół guza.
Jak zaznacza ekspert, kluczową przewagą TMA jest fakt, że energia działa wyłącznie tam, gdzie została zaplanowana, bez rozprzestrzeniania się na sąsiednie struktury anatomiczne. To właśnie ta cecha sprawia, że metoda ta stanowi realną alternatywę dla pacjentów, którzy chcą uniknąć konsekwencji leczenia radykalnego, nie rezygnując jednocześnie z leczenia przyczynowego raka prostaty.
Wyjaśnienie eksperta: jak działa TMA?
Co w praktyce oznacza precyzyjny zabieg TMA w leczeniu raka gruczołu krokowego?
W kontekście celowanej terapii mikrofalowej pojęcie precyzji nie jest marketingowym hasłem, lecz realnym parametrem klinicznym, który bezpośrednio wpływa na skuteczność onkologiczną oraz bezpieczeństwo pacjenta.
Precyzja oznacza tu zdolność do zaplanowania i wykonania zabiegu w taki sposób, aby energia terapeutyczna objęła wyłącznie tkankę nowotworową, z jednoczesnym zachowaniem maksymalnie dużej ilości zdrowej prostaty.
Jaką rolę odgrywa diagnostyka przedzabiegowa?
Fundamentem tej precyzji jest zaawansowana diagnostyka przedzabiegowa. Rezonans magnetyczny, uzupełniony o biopsję fuzyjną, pozwala lekarzowi nie tylko zlokalizować zmianę, ale również dokładnie określić jej objętość, kształt oraz relację do kluczowych struktur anatomicznych, takich jak zwieracz cewki moczowej czy pęczki naczyniowo-nerwowe.
Dzięki temu możliwe jest stworzenie indywidualnego planu ablacji, w którym precyzyjnie dobiera się parametry energii mikrofalowej.
Dlaczego margines bezpieczeństwa ma znaczenie?
Istotnym elementem strategii leczenia jest również tzw. margines bezpieczeństwa, obejmujący zazwyczaj od 5 do 10 mm zdrowej tkanki wokół guza. Margines ten nie jest błędem ani nadmiarem — przeciwnie, stanowi świadomy element planowania onkologicznego.
Jego celem jest zniszczenie nie tylko widocznej zmiany, ale także potencjalnych mikroognisk nowotworowych. W praktyce klinicznej właśnie takie podejście decyduje o tym, czy leczenie ogniskowe może dać pacjentowi realną szansę na wyleczenie, a nie jedynie czasową kontrolę choroby.
Dlaczego TMA odpowiada na problem nadmiernego leczenia raka prostaty?
Jednym z największych wyzwań współczesnej urologii jest dziś nadmierne leczenie raka prostaty, szczególnie w grupie pacjentów z chorobą o niskim stopniu agresywności. W praktyce oznacza to sytuacje, w których leczenie radykalne może być zbyt rozległe w stosunku do rzeczywistego ryzyka choroby.
W tym kontekście celowana terapia mikrofalowa stanowi próbę znalezienia złotego środka pomiędzy biernym nadzorem a agresywnym leczeniem radykalnym.
Jak podkreślają klinicyści, leczenie ogniskowe ma być „szyte na miarę” — podobnie jak dobrze dopasowana kurtka: ma chronić pacjenta tam, gdzie jest to konieczne, bez zbędnego obciążania całego organizmu.
Jakie korzyści daje terapia ogniskowa prostaty?
Zamiast usuwać całą prostatę „na zapas”, TMA pozwala:
- zniszczyć wyłącznie ognisko nowotworowe,
- ograniczyć ryzyko nietrzymania moczu,
- zmniejszyć ryzyko zaburzeń erekcji,
- zachować wysoką jakość życia po leczeniu.
To podejście nie oznacza rezygnacji z zasad onkologii, lecz ich racjonalne zastosowanie w świetle nowoczesnej diagnostyki. Dzięki coraz dokładniejszemu wykrywaniu raka prostaty na wczesnym etapie możliwe staje się dopasowanie intensywności leczenia do rzeczywistego ryzyka choroby.
Celowana terapia mikrofalowa jest jednym z narzędzi, które umożliwiają taką personalizację i jednocześnie odpowiadają na rosnące oczekiwania pacjentów, którzy coraz częściej pytają nie tylko o przeżycie, ale także o życie po leczeniu raka prostaty.
Perspektywa pacjenta, lekarza i systemu ochrony zdrowia
Co TMA oznacza dla pacjenta?
Z punktu widzenia pacjenta celowana terapia mikrofalowa oznacza przede wszystkim zmianę doświadczenia leczenia raka prostaty. Zabieg jest mało inwazyjny, wykonywany jednorazowo, a hospitalizacja krótka — często ograniczona do jednego dnia.
Rekonwalescencja przebiega szybko, a pacjent w ciągu kilku dni wraca do codziennej aktywności zawodowej i społecznej. Kluczowe znaczenie ma jednak coś więcej niż sam czas powrotu do formy: zachowanie trzymania moczu oraz minimalizacja ryzyka zaburzeń erekcji, które dla wielu mężczyzn stanowią jeden z największych lęków związanych z leczeniem onkologicznym.
Dzięki temu TMA realnie wpływa na jakość życia po leczeniu raka prostaty, co coraz częściej staje się jednym z głównych kryteriów wyboru terapii.
Co TMA oznacza dla lekarza?
Dla lekarza urologa metoda ta oznacza wejście w nowy model pracy klinicznej, oparty na precyzyjnym planowaniu i zaawansowanej diagnostyce. Kluczowe kompetencje obejmują interpretację rezonansu magnetycznego prostaty, pracę z ultrasonografią oraz obsługę systemów komputerowych wspierających planowanie ablacji.
Jednocześnie krzywa uczenia się jest relatywnie krótka, a sama technika w wielu aspektach przypomina dobrze znaną biopsję prostaty. Co istotne, do wykonania zabiegu nie jest potrzebny rozbudowany zespół ani wielogodzinna blokada sali operacyjnej, co zwiększa efektywność pracy oddziału.
Co TMA oznacza dla systemu ochrony zdrowia?
Z perspektywy systemu ochrony zdrowia celowana terapia mikrofalowa może odegrać istotną rolę w racjonalizacji kosztów leczenia raka prostaty. Technologia ta jest znacznie tańsza niż leczenie robotyczne, a jednocześnie pozwala ograniczyć koszty pośrednie związane z długotrwałą rehabilitacją, leczeniem powikłań czy absencją zawodową pacjentów.
W dłuższej perspektywie TMA wpisuje się więc w model opieki zdrowotnej, który stawia nie tylko na skuteczność kliniczną, ale także na efektywność organizacyjną i ekonomiczną.
Co warto zapamiętać o terapii TMA?
- TMA to forma leczenia ogniskowego raka prostaty.
- Zabieg ma na celu zniszczenie samego ogniska nowotworowego, a nie całego gruczołu.
- Metoda opiera się na precyzyjnym planowaniu z użyciem rezonansu magnetycznego i biopsji fuzyjnej.
- TMA może pomóc ograniczyć ryzyko działań niepożądanych związanych z leczeniem radykalnym.
- Dla odpowiednio zakwalifikowanych pacjentów może stanowić realną alternatywę terapeutyczną.
Podsumowanie: dlaczego celowana terapia mikrofalowa może doprowadzić do zmian paradygmatu w leczeniu raka prostaty?
Celowana terapia mikrofalowa nie jest jedynie kolejną nową technologią w urologii. To zmiana filozofii leczenia raka prostaty, która przesuwa punkt ciężkości z agresywnego, jednolitego postępowania na precyzyjne, indywidualnie dobrane leczenie ogniskowe.
Dzięki połączeniu nowoczesnej diagnostyki obrazowej, planowania komputerowego i kontrolowanego działania energii mikrofalowej możliwe staje się skuteczne niszczenie nowotworu przy jednoczesnym zachowaniu funkcji narządu.
Warto podkreślić, że TMA nie zastępuje leczenia radykalnego u wszystkich chorych. Pacjenci z zaawansowanym nowotworem lub wysoką złośliwością nadal wymagają bardziej agresywnych metod terapeutycznych. Jednak dla dużej grupy mężczyzn z rakiem prostaty średniego ryzyka terapia mikrofalowa może stanowić realną, bezpieczną i skuteczną alternatywę, pozwalającą uniknąć nadmiernego leczenia.
Rozwój tej metody pokazuje, w jakim kierunku zmierza współczesna medycyna: ku leczeniu „szytemu na miarę”, opartemu na danych, doświadczeniu klinicznym i potrzebach pacjenta.
FAQ – najczęstsze pytania o terapię TMA
➡️ Czym jest celowana terapia mikrofalowa prostaty?
To nowoczesna metoda leczenia ogniskowego raka prostaty, w której energia mikrofalowa służy do precyzyjnego zniszczenia tkanki nowotworowej w zaplanowanym obszarze, bez konieczności leczenia całego gruczołu.
➡️ Na czym polega zabieg TMA?
Zabieg polega na wprowadzeniu cienkiej igły ablacyjnej do prostaty i wygenerowaniu energii mikrofalowej w ściśle określonej strefie. Celem jest zniszczenie ogniska nowotworowego przy maksymalnym oszczędzeniu zdrowych tkanek.
➡️ Dla kogo terapia TMA może być odpowiednia?
Metoda znajduje zastosowanie przede wszystkim u pacjentów z dobrze zlokalizowanym ogniskiem raka prostaty, potwierdzonym w badaniach obrazowych i histopatologicznych. O kwalifikacji do leczenia zawsze decyduje lekarz na podstawie pełnej diagnostyki.
➡️ Czy TMA zastępuje prostatektomię lub radioterapię?
Nie u wszystkich pacjentów. Terapia TMA nie zastępuje leczenia radykalnego w każdym przypadku, ale dla odpowiednio dobranej grupy chorych może stanowić realną alternatywę, pozwalającą uniknąć nadmiernego leczenia.
➡️ Jakie są potencjalne korzyści terapii TMA?
Do najważniejszych korzyści należą: precyzyjne leczenie samego ogniska nowotworowego, ograniczenie obciążenia organizmu, krótka hospitalizacja, szybki powrót do aktywności oraz mniejsze ryzyko działań niepożądanych związanych z leczeniem radykalnym.
➡️ Dlaczego diagnostyka jest tak ważna przed terapią TMA?
Ponieważ skuteczność leczenia ogniskowego zależy od bardzo dokładnego określenia lokalizacji, wielkości i zasięgu nowotworu. Kluczową rolę odgrywają tu rezonans magnetyczny prostaty i biopsja fuzyjna.
KONTAKT
📩 Zapraszamy do kontaktu specjalistów zainteresowanych nowoczesnymi metodami diagnostyki i leczenia raka prostaty, pozwalającymi na dokładniejsze wykrywanie zmian nowotworowych i lepsze dopasowanie terapii do pacjenta.
mgr inż. Piotr Ryckiewicz
📞 +48 601 728 281
📩 pr@meden.com.pl


