Czym jest biopsja prostaty?
Wczesnemu wykrywaniu raka stercza może służyć regularne badanie gruczołu krokowego. Obecnie biopsja (tradycyjna z dostępu przezodbytniczego lub z wykorzystaniem nowocześniejszego dostępu przezkroczowego) jest jedynym ogólnodostępnym sposobem potwierdzenia istnienia nowotworu. Ponadto, biopsja pozwala również na ustalenie obiektywnego stopnia zaawansowania raka na podstawie wielkości i agresywności guzów.
Zabieg wykonywany jest przez urologa lub radiologa w przypadku wykrycia jednej lub więcej anomalii w prostacie. O konieczności wykonania biopsji decyduje badanie per rectum (DRE), test PSA lub, od niedawna, rezonans magnetyczny.
Biopsja jest swoistym inwazyjnym zabiegiem diagnostycznym polegającym na pobraniu materiału biologicznego z tkanek, które na podstawie wcześniejszej diagnostyki zostały określone jako chorobowo zmienione, pobrany materiał trafia do histopatologa, gdzie jest badany pod mikroskopem. Procedura ta jest niezbędnym narzędziem w diagnostyce nowotworów.
Biopsja pod kontrolą ultrasonografii (USG) jest zabiegiem polegającym na pobraniu od 10-12 próbek z podejrzanej zmiany widocznej w USG, zwykle przy pomocy cienkiej igły o średnicy około 1 mm i pistoletu do biopsji. Sonda ultradźwiękowa umieszczona w odbytnicy umożliwia lekarzowi obejrzenie gruczołu krokowego i nakierowanie na wprowadzenie igły przed wykonaniem nakłucia.
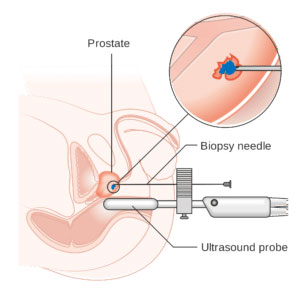
Biopsje gruczołu krokowego, które są źródłem niepokoju dla wielu pacjentów, pozostają jednak powszechną, bezbolesną procedurą wśród mężczyzn w wieku powyżej 50 lat, zwykle wykonywaną w warunkach ambulatoryjnych w znieczuleniu miejscowym.
Diagnostyka raka prostaty – 2 rodzaje biopsji
Rak stercza (prostaty) jest w Polsce jednym z najczęściej występujących nowotworów u mężczyzn. Guz ten rozwija się stosunkowo powoli, niekiedy bezobjawowo. Początkowo objawy mogą sugerować łagodny rozrost stercza. Dlatego tak ważne jest wykrycie go we wczesnej fazie rozwoju. Obecnie w praktyce rozróżnia się dwa rodzaje biopsji.
"Ślepa biopsja"
Przezodbytnicza biopsja prostaty jest formą biopsji stercza, która jest najczęściej stosowana w przypadku podejrzenia raka prostaty. Podczas badania głowica ultrasonograficzna wprowadzana jest do odbytnicy. W ten sposób urolog ocenia strukturę gruczołu krokowego. Następnie przez kanał biopsyjny, wbudowany w głowicę, zostaje wprowadzona igła i pobierany jest materiał do badania histopatologicznego. Materiał ten pobiera się standardowo z różnych obszarów stercza, zazwyczaj jest to aż 12 wycinków aby zmaksymalizować szanse na znalezienie zainfekowanego miejsca. Istnieją dwa główne powody, dla których te biopsje określane są jako „ślepe”:
- konwencjonalne techniki ultrasonograficzne nie są skuteczne, jeśli chodzi o wizualizację potencjalnych miejsc nowotworu bezpośrednio na ultrasonografie,
- narzędzie umożliwia jedynie wizualizację 2D, co znacznie utrudnia równomierne rozłożenie próbek narządów.
Rozwój wieloparametrowego obrazowania metodą rezonansu magnetycznego (MRI) gruczołu krokowego w znacznym stopniu poprawił czułość i swoistość diagnoz raka prostaty. Biorąc pod uwagę nadmierne ograniczenia związane z biopsjami wykonywanymi bezpośrednio pod MRI, obecnie pojawiła się alternatywa, która umożliwia integrację w czasie rzeczywistym na skanerze ultrasonograficznym informacji, opartych na sekwencjach MRI: fuzja MRI-USG.
Biopsja fuzyjna prostaty
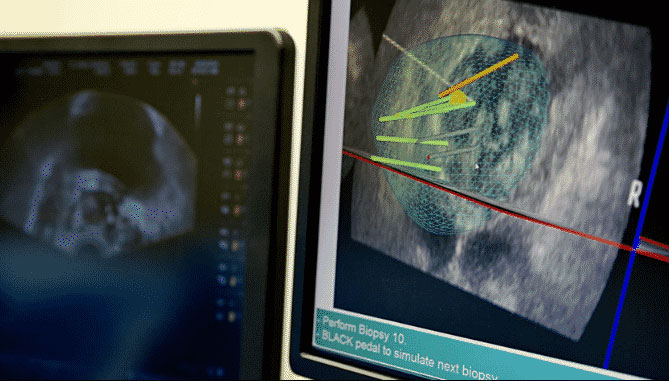
Rozwój fuzji obrazów MRI (interpretowanych przez specjalistę radiologa) i obrazów ultrasonograficznych zrewolucjonizował procedury biopsji. Zastosowanie fuzji pozwala lekarzowi na:
- wykrycie potencjalnych obszarów nowotworu przed wykonaniem biopsji dzięki badaniu MRI,
- zlokalizowanie podejrzanych obszarów na obrazie ultrasonograficznym w czasie rzeczywistym podczas biopsji,
- wprowadzenie igły biopsyjnej bezpośrednio do podejrzanych obszarów na MRI,
- zapisanie miejsca biopsji w pamięci do dalszego wykorzystania,
- wysoką precyzję przeprowadzanych zabiegów (dokładność nawet do kilku milimetrów.
Rezultat: Dostosowana do indywidualnych potrzeb opieka nad pacjentem, dzięki możliwości postawienia szczegółowej diagnozy.
Przykład zabiegu biopsji fuzyjnej prostaty:
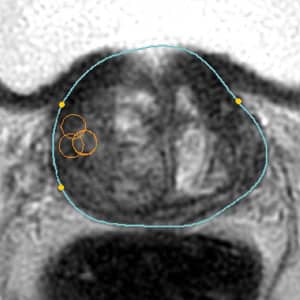
1. Radiolog identyfikuje podejrzaną zmianę na rezonansie
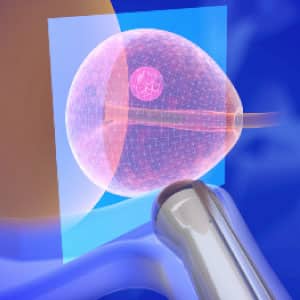
2. Fuzja obrazów MRI i USG 3D
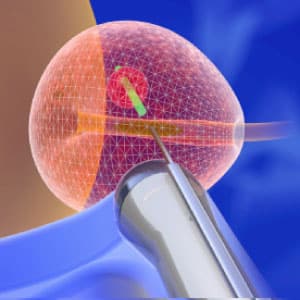
3. Biopsja celowana
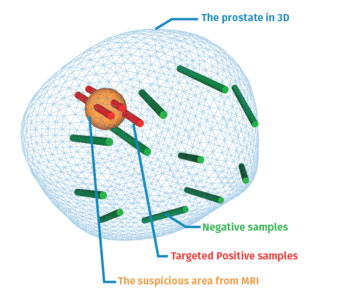
Pomimo wysokiej skuteczności działania, a także klinicznie potwierdzonych rezultatów, biopsja fuzyjna prostaty wciąż pozostaje mało popularną praktyką. Dzieje się tak głownie z powodu wysokiego kosztu nabycia, potrzeby dostępu do skanera MRI oraz faktu, że jest to dość nowa technologia na rynku.
Biopsja celowana stercza pod kontrolą fuzji MRI/USG
4 etapy procedury biopsji prostaty
Uwaga: Oczywiście, standardowa procedura biopsji prostaty zależy od wielu czynników: krajowych wytycznych, wiedzy i przeszkolenia lekarza, a także używanego sprzętu.
Techniki biopsji prostaty mogą się różnić w zależności od lekarza przeprowadzającego zabieg.
Etap 1: Prediagnoza (badanie przesiewowe) raka.
Badanie per rectum (DRE) + Test PSA + MRI
Badanie per rectum przez lekarza pierwszego kontaktu oraz test PSA.
Jeśli po przeprowadzeniu wstępnych badań, utrzymuje się podejrzenie nowotworu, należy wykonać badanie MRI w celu sprawdzenia potencjalnych zmian nowotworowych.*
W większości przypadków, zaleca się przeprowadzenie biopsji gruczołu krokowego, jeśli w badaniu per rectum i / lub w teście PSA wykryte zostaną nieprawidłowości.
Potencjalne miejsca nowotworu można określić na podstawie MRI.*
*Stosowanie rezonansu magnetycznego (MRI) jako wstępnego testu u pacjentów z podejrzeniem raka prostaty jest obecnie zalecane przez Francuskie Towarzystwo Urologiczne (AFU) oraz przez National Institute for Health and Care Excellence (NICE).
Więcej informacji na temat nowych wytycznych AFU i NICE dotyczących raka prostaty
Etap 2: Procedura biopsji prostaty
Zabieg przeprowadzany w porozumieniu z urologiem lub specjalistą radiologiem.
Znieczulenie miejscowe lub ogólne.
Wprowadzenie głowicy USG (przez odbytnicę).
Wprowadzenie igły biopsyjnej przez odbytnicę (dostęp TRUS) lub krocze (dostęp TPUS).
Pobranie od 3 do 18 próbek do biopsji celowanej (12 do 25 w przypadku biopsji ślepej - 25 do 50 w przypadku biopsji saturacyjnej).
Możliwe skutki uboczne (ból, dyskomfort, krwawienie itp.) oraz ryzyko wystąpienia infekcji po biopsji.
Etap 3: Analiza próbek i diagnostyka
Próbki przesłane do histopatologa.
Analiza próbek pod mikroskopem.
Zestawienie wyników histopatologicznych: obecność lub brak obecności komórek rakowych, szacowana wielkość guza (ów), ocena agresywności (punktacja w skali Gleasona) i zróżnicowanie komórek.
Wyniki przesłane do urologa.
Postawienie diagnozy przez urologa.
Etap 4: Wybór leczenia
Odpowiednie ustalenia między urologiem, radiologiem i histopatologiem.
Rozmowa z pacjentem.
Wybór najlepszej metody leczenia.
Biopsja przezkroczowa (TPUS Bx) lub biopsja przezodbytnicza (TRUS Bx)
Podczas zabiegu biopsji stercza, igłę biopsyjną można wprowadzić zarówno przez odbyt jak i krocze. Ostateczną decyzję podejmuje lekarz w porozumieniu z pacjentem.
Dana technika może być wybrana ze względu na: indywidualne preferencje pacjenta, doświadczenie lekarza, lokalizację miejsca biopsji oraz dostęp sprzętu medycznego.
Najczęstszą stosowaną praktyką jest biopsja przezodbytnicza w znieczuleniu miejscowym.
Od dłuższego czasu procedura biopsji była związana z koniecznością zastosowania znieczulenia ogólnego. Obecnie jednak, dzięki najnowszym osiągnięciom technologicznym (por. KOELIS Trinity ™), możliwe stało się przeprowadzanie procedury z dostępu przezkroczowego w znieczuleniu miejscowym. Ze względu na zmniejszone ryzyko infekcji po przeprowadzonej biopsji, stosowanie tej metody stale rośnie na całym świecie.
Dowiedz się więcej o:
Znieczulenie miejscowe czy znieczulenie ogólne?
Wybór rodzaju znieczulenia, dokonywany jest przez lekarza, który podczas wywiadu z pacjentem, zadecyduje o odpowiednim protokole leczenia.
W celu zmniejszenia ryzyka zachorowalności i skutków ubocznych związanych ze znieczuleniem ogólnym, biopsję można wykonać w znieczuleniu miejscowym niezależnie od zastosowanej metody: przezodbytniczej lub przezkroczowej.
Ryzyko i skutki uboczne
Główne powikłania podczas biopsji gruczołu krokowego są silnie związane z koniecznością zastosowania znieczulenia. Do możliwych skutków ubocznych zalicza się:
- ból i dyskomfort w okolicy miejsca pobranej próbki/próbek,
- problemy z oddawaniem moczu,
- obecność krwi w moczu i/lub spermie,
- efekty uboczne znieczulenia ogólnego,
- ryzyko wystąpienia infekcji (mniejsze ryzyko wystąpienia infekcji w procedurze biopsji przezkroczowej).
Wyniki biopsji
Po wykonanej biopsji gruczołu krokowego, pobrane próbki trafiają do lekarza specjalizującego się w analizie komórek nowotworowych – histopatologa.
Specjalista ten, następnie określa, czy w każdej próbce znajduje się tkanka nowotworowa. Wszystkie komórki rakowe są identyfikowane i klasyfikowane zgodnie z ich agresywnością i rozmiarem za pomocą skali Gleasona.
Szczegółowe informacje na temat Skali Gleasona.
Przeczytaj również:

Zapraszam do kontaktu specjalistów szukających metody dokładniejszego wykrywania raka prostaty:
mgr inż. Piotr Ryckiewicz