Jakie są zalety leczenia TMA w porównaniu do klasycznych metod radykalnego leczenia?
Czy radykalne leczenie raka prostaty zawsze jest konieczne?
Przez dekady radykalna prostatektomia oraz radioterapia całego gruczołu krokowego stanowiły fundament leczenia raka prostaty. W ujęciu onkologicznym ich skuteczność jest dobrze udokumentowana – usunięcie lub napromienianie całej prostaty pozwala na eliminację ogniska pierwotnego i kontrolę choroby miejscowej. Jednak wraz z rozwojem diagnostyki obrazowej oraz biopsji fuzyjnej coraz częściej stajemy przed pytaniem: czy w każdym przypadku konieczne jest leczenie całego narządu, jeśli nowotwór ma charakter ogniskowy i ograniczony?
Postęp technologiczny sprawił, że dziś wykrywamy raka prostaty znacznie wcześniej i dokładniej. Rezonans magnetyczny o wysokiej rozdzielczości umożliwia identyfikację zmian o średnicy kilku milimetrów, a biopsja fuzyjna pozwala potwierdzić ich kliniczne znaczenie. W praktyce oznacza to, że coraz częściej rozpoznajemy pojedyncze, dobrze zlokalizowane ogniska nowotworowe, które nie obejmują całego gruczołu.
Klasyczne leczenie radykalne – choć skuteczne – wiąże się z ingerencją w struktury odpowiedzialne za trzymanie moczu i funkcje seksualne. W konsekwencji może prowadzić do nietrzymania moczu oraz zaburzeń erekcji, co dla wielu pacjentów stanowi istotne obciążenie psychiczne i fizyczne. Dlatego współczesna urologia coraz częściej poszukuje rozwiązań, które pozwolą na skuteczne leczenie nowotworu przy jednoczesnym ograniczeniu ryzyka powikłań czynnościowych.
W tym kontekście pojawia się koncepcja leczenia ogniskowego, w tym celowanej terapii mikrofalowej (TMA), która koncentruje się na niszczeniu zmiany nowotworowej, a nie całego narządu. To podejście nie neguje wartości leczenia radykalnego, lecz wprowadza dodatkową opcję terapeutyczną dla odpowiednio dobranej grupy chorych.
Leczenie ogniskowe zamiast leczenia całego gruczołu – fundamentalna różnica terapeutyczna
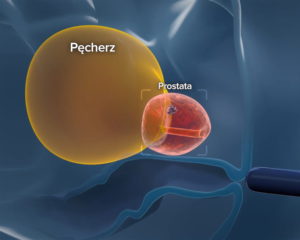
Zasadnicza różnica pomiędzy leczeniem radykalnym a leczeniem ogniskowym raka prostaty polega na zakresie interwencji. W prostatektomii radykalnej usuwany jest cały gruczoł krokowy, niezależnie od tego, czy nowotwór obejmuje jego znaczną część, czy jedynie niewielki fragment. Podobnie radioterapia oddziałuje na całą prostatę, a często również na otaczające tkanki.
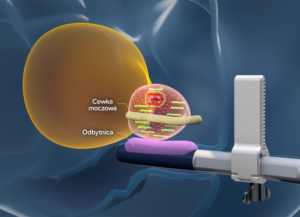
Tymczasem w terapii ogniskowej, takiej jak TMA, celem jest precyzyjne zniszczenie wyłącznie ogniska raka istotnego klinicznie, przy zachowaniu pozostałej, zdrowej części narządu. W erze nowoczesnej diagnostyki coraz częściej identyfikujemy guzy o średnicy 3, 4, 7, 10 czy 12 mm. Zmiany te, odpowiednio zweryfikowane histopatologicznie, mogą stanowić wskazanie do leczenia miejscowego, obejmującego jedynie obszar zajęty przez nowotwór.
Technicznie możliwe jest objęcie ablacyjnie ogniska o średnicy do około 15 mm, z uwzględnieniem marginesu bezpieczeństwa. W przeciwieństwie do chirurgii radykalnej, w której nie istnieje możliwość „wycięcia fragmentu prostaty”, leczenie ogniskowe pozwala na zarządzanie chorobą dokładnie tam, gdzie się ona znajduje.
Ta fundamentalna różnica terapeutyczna ma znaczenie nie tylko anatomiczne, lecz także funkcjonalne i jakościowe. Oznacza przejście od modelu „usunięcia narządu w celu usunięcia choroby” do modelu precyzyjnej interwencji w obrębie zmiany nowotworowej.
Głos eksperta: jakie przewagi TMA wskazuje klinicysta?
W swoim komentarzu klinicznym lekarz Stefan Czarniecki podkreśla najważniejszą zaletę celowanej terapii mikrofalowej w kontekście porównania z leczeniem radykalnym:
Celowana terapia mikrofalowa pozwala przede wszystkim na leczenie raka istotnego klinicznie w obrębie ogniska, w którym się on znajduje, a nie na leczenie całego gruczołu. Może objąć ognisko do 15 mm średnicy, co w erze postępów diagnostyki z wykorzystaniem rezonansu magnetycznego oraz biopsji fuzyjnej prostaty stanowi coraz częstszą kategorię guzów prostaty.
Ekspert zwraca uwagę, że dzięki coraz dokładniejszej diagnostyce obserwujemy wzrost liczby rozpoznań niewielkich, ale klinicznie istotnych zmian. Jak podkreśla:
Coraz częściej spotykamy guzy o średnicy 3, 4, 7, 10 czy 12 mm — wiele z nich może zostać objętych celowaną terapią mikrofalową. Pozwala to na zarządzanie chorobą w obszarze, w którym się ona znajduje, bez leczenia pozostałej części gruczołu, która może być zdrowa.
Jednocześnie lekarz wyraźnie zaznacza różnicę w profilu ryzyka pomiędzy leczeniem ogniskowym a radykalnym:
Każda inna forma radykalnego leczenia raka prostaty wiąże się natomiast z ryzykiem uszkodzenia sąsiednich struktur, co może prowadzić do powikłań.
Wypowiedź ta dobrze oddaje istotę przewagi TMA: nie polega ona wyłącznie na zastosowaniu nowoczesnej technologii, lecz na zmianie filozofii leczenia. Zamiast obejmować terapią cały narząd, koncentrujemy się na precyzyjnym zniszczeniu zmiany nowotworowej przy maksymalnym poszanowaniu anatomii i funkcji.
Dla lekarza oznacza to możliwość bardziej indywidualnego doboru terapii, dla pacjenta – szansę na skuteczne leczenie przy ograniczeniu ryzyka trwałych następstw czynnościowych.
Mniejsze ryzyko powikłań czynnościowych – przewaga jakości życia po leczeniu
Jednym z najważniejszych argumentów przemawiających za celowaną terapią mikrofalową (TMA) w porównaniu z klasycznymi metodami radykalnymi jest jej wpływ na zachowanie funkcji życiowych, przede wszystkim trzymania moczu i funkcji seksualnych.
W przypadku prostatektomii radykalnej, nawet wykonywanej z wykorzystaniem robota chirurgicznego, usuwany jest cały gruczoł krokowy wraz z fragmentami tkanek otaczających. W praktyce oznacza to operowanie w bezpośrednim sąsiedztwie zwieracza cewki moczowej oraz pęczków naczyniowo-nerwowych odpowiedzialnych za erekcję. Nawet przy zachowaniu najwyższych standardów techniki operacyjnej ryzyko ich częściowego uszkodzenia pozostaje realne.
Jak podkreślają lekarze w rozmowie klinicznej:
W klasycznym leczeniu chirurgicznym usuwa się całą prostatę, co ma swoje konsekwencje onkologiczne, ale również czynnościowe. Bardzo często pojawiają się powikłania – nietrzymanie moczu oraz zaburzenia erekcji.
W leczeniu ogniskowym zakres ingerencji jest zdecydowanie mniejszy. Energia mikrofalowa działa wyłącznie w obrębie zaplanowanego pola ablacji, z uwzględnieniem kontrolowanego marginesu bezpieczeństwa. Pozostała część gruczołu oraz struktury sąsiednie pozostają nienaruszone.
W praktyce klinicznej oznacza to, że:
• pacjent zachowuje trzymanie moczu,
• ryzyko zaburzeń erekcji jest istotnie mniejsze lub ma charakter przejściowy,
• potrzeba intensywnej rehabilitacji urologicznej i fizjoterapii dna miednicy jest ograniczona.
Z perspektywy jakości życia różnica ta ma fundamentalne znaczenie. Leczenie onkologiczne nie powinno być oceniane wyłącznie przez pryzmat kontroli PSA czy wyniku histopatologicznego, ale także przez wpływ na codzienne funkcjonowanie pacjenta. W tym obszarze leczenie ogniskowe stanowi istotną przewagę nad terapią radykalną, o ile jest właściwie zakwalifikowane.
Mniejsze obciążenie organizmu – znaczenie dla pacjentów starszych i z chorobami współistniejącymi
Kolejną istotną zaletą TMA jest ograniczenie obciążenia okołooperacyjnego, co ma szczególne znaczenie w populacji pacjentów starszych oraz obciążonych chorobami współistniejącymi – kardiologicznymi, metabolicznymi czy pulmonologicznymi.
W przeciwieństwie do wielogodzinnych operacji radykalnych, zabieg celowanej ablacji mikrofalowej:
• wykonywany jest jednorazowo,
• nie wymaga rozległego znieczulenia ogólnego o wysokim ryzyku anestezjologicznym,
• nie wymaga specyficznego, obciążającego pozycjonowania pacjenta,
• wiąże się z krótką hospitalizacją.
W rozmowie klinicznej podkreślano:
Zabieg wykonywany jest jednorazowo, bez potrzeby znieczulenia ogólnego o dużym obciążeniu anestezjologicznym. Dla starszych chorych, często obciążonych innymi schorzeniami, ma to ogromne znaczenie.
Różnica ta nabiera szczególnego znaczenia w kontekście starzejącej się populacji mężczyzn z rozpoznaniem raka prostaty. Wielu pacjentów kwalifikowanych do leczenia to osoby powyżej 65. roku życia, często z nadciśnieniem tętniczym, cukrzycą czy chorobą wieńcową. W tej grupie minimalizacja ryzyka okołooperacyjnego nie jest kwestią komfortu, lecz bezpieczeństwa. Co istotne, mniejsze obciążenie zabiegiem przekłada się również na szybszy powrót do aktywności życiowej i zawodowej. Z perspektywy systemu ochrony zdrowia oznacza to krótszy pobyt w szpitalu oraz ograniczenie kosztów związanych z długotrwałą rekonwalescencją.
Precyzyjne planowanie zabiegu jako przewaga technologiczna nad klasyczną chirurgią
Jedną z najbardziej niedocenianych, a zarazem kluczowych zalet TMA jest możliwość szczegółowego, komputerowego planowania zabiegu. W klasycznej chirurgii zakres resekcji jest zdeterminowany anatomią narządu – usuwany jest cały gruczoł, niezależnie od dokładnej lokalizacji zmiany.
W terapii mikrofalowej proces wygląda inaczej. Zabieg poprzedza dokładna analiza:
• rezonansu magnetycznego prostaty,
• wyników biopsji fuzyjnej,
• topografii ogniska nowotworowego względem struktur krytycznych.
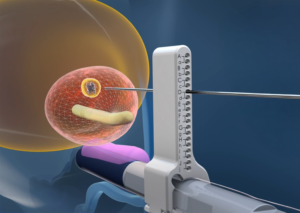
Energia mikrofalowa po wprowadzeniu igły rozchodzi się w kontrolowany sposób, tworząc przewidywalną strefę ablacji. Jak wskazywano w rozmowie z lekarzami:
Cały zabieg był szczegółowo planowany przy użyciu systemu komputerowego – analizowaliśmy wielkość pola ablacji oraz optymalne położenie igły. Zawsze planujemy margines bezpieczeństwa od 5 do 10 mm zdrowej tkanki.
To właśnie ten margines bezpieczeństwa odróżnia procedurę o charakterze eksperymentalnym od świadomego leczenia onkologicznego. Zniszczeniu ulega nie tylko widoczna zmiana, ale również jej bezpośrednie otoczenie, co zwiększa bezpieczeństwo onkologiczne przy zachowaniu maksymalnej oszczędności tkanek.
W przeciwieństwie do prostatektomii radykalnej, nawet jeśli nowotwór zlokalizowany jest daleko od zwieracza, chirurg i tak musi usunąć cały gruczoł. W leczeniu ogniskowym zakres zniszczenia jest ściśle ograniczony do zaplanowanego obszaru, co stanowi fundamentalną przewagę technologiczną i funkcjonalną.
Z medycznego punktu widzenia nie jest to jedynie „mniejszy zabieg”, lecz precyzyjna interwencja sterowana danymi obrazowymi, wpisująca się w nowoczesny model personalizowanej onkologii.
Ekonomiczny i systemowy wymiar terapii TMA – dostępność nowoczesnego leczenia
W dyskusji o przewagach celowanej terapii mikrofalowej (TMA) rzadziej porusza się aspekt organizacyjny i ekonomiczny, choć z perspektywy systemu ochrony zdrowia ma on znaczenie strategiczne. Wdrożenie technologii mikrofalowej nie wymaga infrastruktury o wartości kilku milionów złotych, jak ma to miejsce w przypadku systemów robotycznych stosowanych w prostatektomii radykalnej. Koszt aparatury do ablacji mikrofalowej jest istotnie niższy, a w wielu ośrodkach możliwe jest wykorzystanie już istniejącej infrastruktury do biopsji prostaty i obrazowania.
Jak podkreślali lekarze w rozmowie klinicznej:
System nie kosztuje kilku milionów złotych jak robot chirurgiczny, lecz kilkaset tysięcy złotych, a w wielu ośrodkach wykorzystywana jest już infrastruktura do biopsji prostaty.
Z punktu widzenia organizacyjnego zabieg TMA wymaga niewielkiego zespołu – zasadniczo jednego doświadczonego urologa oraz wsparcia anestezjologicznego. Krótszy czas trwania procedury oraz ograniczona hospitalizacja przekładają się na większą przepustowość oddziału i efektywniejsze wykorzystanie zasobów.
Nie bez znaczenia pozostaje również aspekt kosztów pośrednich. Leczenie radykalne, choć skuteczne, może generować wydatki związane z terapią powikłań, rehabilitacją dna miednicy czy leczeniem zaburzeń erekcji. W modelu leczenia ogniskowego, przy odpowiedniej kwalifikacji pacjenta, skala tych kosztów może być mniejsza.
Z systemowego punktu widzenia TMA wpisuje się więc w koncepcję wysokospecjalistycznej, ale racjonalnie dostępnej terapii, która może być wdrażana w dobrze wyposażonych oddziałach urologii bez konieczności budowy kosztownej infrastruktury.
Leczenie „szyte na miarę” – odpowiedź na problem nadmiernego leczenia raka prostaty
Jednym z największych wyzwań współczesnej urologii jest nadmierne leczenie raka prostaty, szczególnie w grupie chorych z nowotworem średniego ryzyka. W rozmowie z lekarzami padło znamienne stwierdzenie:
Leczenie ogniskowe ma być ‘szyte na miarę’ – jak kurtka zimowa dopasowana do konkretnego pacjenta – tak, aby usunąć nowotwór bez nadmiernej ingerencji i niepotrzebnych powikłań.
Ta metafora trafnie oddaje istotę współczesnej personalizacji leczenia. Nie chodzi o to, by zastąpić leczenie radykalne w każdej sytuacji, lecz by dopasować intensywność terapii do biologii choroby i stadium zaawansowania.
Postęp diagnostyczny – w szczególności rozwój rezonansu magnetycznego i biopsji fuzyjnej – sprawił, że coraz częściej wykrywamy zmiany wcześnie i precyzyjnie. Dzięki temu możliwe jest leczenie ograniczone do ogniska, bez konieczności niszczenia całego gruczołu.
TMA stanowi w tym kontekście rozwiązanie pośrednie pomiędzy aktywnym nadzorem a radykalną operacją, oferując leczenie przyczynowe przy jednoczesnym ograniczeniu ryzyka trwałych następstw czynnościowych. To odpowiedź na rosnące oczekiwania pacjentów, którzy – po rozpoznaniu nowotworu – często domagają się leczenia natychmiastowego, nawet gdy medycznie możliwe byłoby postępowanie zachowawcze.
Kiedy przewaga TMA jest realna, a kiedy nie?
Porównując TMA z klasycznymi metodami radykalnymi, należy zachować kliniczną równowagę. Terapia mikrofalowa nie jest uniwersalnym rozwiązaniem dla wszystkich pacjentów z rakiem prostaty. Chorzy z nowotworem o wysokiej złośliwości, rozległym naciekiem lub cechami zaawansowania miejscowego nadal wymagają leczenia radykalnego, zgodnie z obowiązującymi wytycznymi.
Jak podkreślano w rozmowie:
Nie każdy pacjent będzie odpowiedni do tej metody – chorzy z bardzo zaawansowanym nowotworem czy wysoką złośliwością nadal będą wymagali leczenia radykalnego.
Przewaga TMA ujawnia się przede wszystkim w grupie pacjentów z dobrze zlokalizowanym, klinicznie istotnym ogniskiem raka średniego ryzyka, u których możliwe jest precyzyjne zaplanowanie ablacji z zachowaniem marginesu bezpieczeństwa.
Kluczowe znaczenie ma tutaj rzetelna kwalifikacja oparta na diagnostyce obrazowej i histopatologicznej. Tylko wówczas leczenie ogniskowe może stanowić realną alternatywę dla prostatektomii czy radioterapii, a nie ich nieuzasadnione uproszczenie.
Podsumowując, zalety TMA w porównaniu z metodami radykalnymi obejmują mniejszą inwazyjność, ograniczenie ryzyka powikłań czynnościowych, mniejsze obciążenie organizmu oraz większą precyzję interwencji. Jednak ich pełne wykorzystanie wymaga dojrzałej decyzji klinicznej i świadomego wyboru terapeutycznego.
W kolejnym artykule cyklu zostaną szczegółowo omówione ograniczenia metody oraz kryteria kwalifikacji pacjentów, co pozwoli jeszcze lepiej zrozumieć miejsce TMA w nowoczesnym algorytmie leczenia raka prostaty.